Scarlatina: o boală a copilăriei

Scarlatina este o boală acută infecțioasă determinată de tipuri toxigene de streptococ beta-hemolitic grup A, caracterizată clinic prin angină, febră, vărsături și exantem specific (erupție scarlatină), cel mai frecvent afectând grupa de vârstă cuprinsă între 5 și 15 ani (scarlatina la copii).
Cuprins:
- Totul despre streptococi și infecția primară în scarlatină
- Mecanismul procesului inflamator în Scarlatină
- Scarlatina: simptome
- Tratament
Totul despre streptococi și infecția primară în scarlatină
Tractul respirator superior găzduieşte o floră bacteriană ce cuprinde peste 200 specii repartizate la nivelul plăcii dentare, mucoasei linguale, oro-faringelui, criptelor amigdaliene şi nazofaringelui. Flora normală, se află într-o relaţie de simbioză cu gazda și joacă un rol important în protecţia acesteia faţă de microorganismele patogene, putând preveni proliferarea şi invazia acestora prin diferite mecanisme. Streptococii fac parte din flora normală, la om şi animale habitând în mod normal la acest nivel. Se împart în: streptococi beta hemolitici; streptococi alfa hemolitici (streptococii viridans şi pneumococii); streptococi nehemolitici sau ɣ (gama) hemolitici.
Streptococii β-hemolitici de grup A sunt agenți microbieni comensali la 3-5% dintre adulţi şi la 10% dintre copii. Cea mai frecventă poartă de intrare a acestora este tractul respirator superior. Infecţia primară se produce la nivelul faringelui, dar numai un anumit procent de indivizi infectaţi fac amigdalite sau faringite, restul indivizilor infectaţi dezvoltând infecţii atipice, uşoare sau devin purtători asimptomatici.
Streptococcus pyogenes (streptococul beta-hemolitic de grup A) este o bacterie invazivă, toxigenă şi sensibilizantă. Gravitatea infecţiilor depinde de poarta de intrare, factorii de virulenţă ai tulpinii infectante, precum şi de răspunsul imun al organismului infectat.
Mecanismul procesului inflamator în Scarlatină
Streptococul se va multiplica la nivelul porții de intrare (faringe), determinând un proces inflamator local. Concomitent, eliberează toxina eritrogenă care difuzează pe cale sanguină în organism, producând sindromul toxic din scarlatina.
Calea de transmitere a infecției este frecvent aerogenă, prin contact direct și mai rar indirect prin obiecte contaminate recent. Bolnavul este contagios cu o zi înaintea debutului și 1-2 zile după inițierea tratamentului antibacterian.
Structurile specializate ale organismului sintetizează anticorpi antitoxinici care apar la 2-3 săptămâni de la debutul bolii, fără rol protector antibacterian. Pe lângă acești anticorpi, apar și anticorpii antistreptolizina O (ASLO), importanți pentru diagnosticul retrospectiv al infecției streptococice.
Imunizarea post scarlatina este conferită de apariția de anticorpi anti antitoxină eritrogenă, aceștia protejând bolnavul de apariția unui nou episod de boală – scarlatină, nu însă și de alte infecții cu streptococ.
Scarlatina: simptome
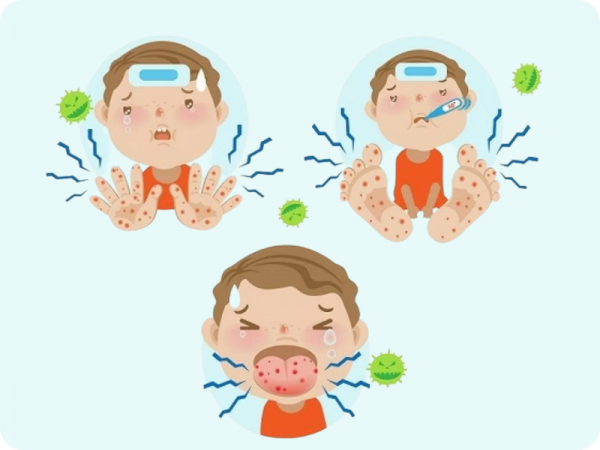
După o perioadă de incubație, în medie de 3-6 zile, debutul bolii este brusc, cu febră înaltă, dureri la deglutiție, vărsături și uneori dureri abdominale. Perioada de stare începe odată cu apariția exantemului, care constă într-o erupție micropapuloasă ce apare într-un puseu unic, aspră la palpare, uneori pe fond intens eritematos, ce dispare la presiune.
Erupția este mai intensă la nivelul plicilor de flexiune a membrelor unde formează linii transversale cu ușor caracter hemoragic. La nivelul feței, erupția lipsește, pacientul prezentând congestia pomeților și paloare perioronazală. Exantemul dispare în 6-7 zile și poate fi urmat de o descuamare ușoară pe trunchi și față sau în lambouri pe palme și plante. Angina poate îmbrăca aspecte variate: eritematoasă, eritematopultacee sau pseudomembranoasă, fiind însoțită de adenopatie subangulomandibulară dureroasă (ganglioni măriti).
Tot la debutul bolii, limba este saburală (limba albă, încărcată), apoi epiteliul albicios se elimină treptat, luând aspect de “limbă zmeurie” în decurs de 4-5 zile de la apariția afecțiunii. Ulterior, se reepitelizează, rezultând așa-numita “limbă lăcuită”.
Diagnosticul pozitiv se bazează pe date epidemiologice (contact în familie/ colectivitate), anamneză, tabloul clinic și investigațiile de laborator care evidențiază prin culturi streptococul beta-hemolitic din exsudatul faringian.
Testul ASLO (serologic) nu este modificat în faza acută, creșterea lui în convalescență permițând diagnosticul retrospectiv de infecție streptococică.
Tratament
Tratamentul în scarlatina presupune internare obligatorie, aproximativ 7-10 zile, cu dietă adaptată toleranței gastrice a bolnavului, fără exces de proteine si lipide. Opțiunile terapeutice medicamentoase presupun administrarea penicilinei ca antibiotic de elecție. După căteva zile de tratament injectabil, se poate continua cu administrare orală până la 10 zile în 3-4 doze/zi.
Dacă pacientul este alergic la penicilină, eritromicina poate fi o alternativă pentru o durată de 10 zile. În cazurile de streptococi rezistenți la eritromicină, macrolidele (azitromicina, claritromicina) constituie o soluție mai eficientă.
Prognosticul este favorabil în formele diagnosticate și tratate corect, iar profilaxia se adresează contacților din familie/ colectivități, abordând testarea bacteriologică prin culturi din exsudatul faringian. Purtătorii de streptococ beta-hemolitic vor fi tratați cu penicilină sau eritromicină timp de 5-7 zile.
Referințe:
- https://emedicine.medscape.com/article/1053253-overview
- Curs de Microbiologie Speciala, Vol.I Bacteriologie, Editura Victor Babes, UMFVB, Timisoara, 2020
- Tratat de Pediatrie, Prof. Univ. Dr. Eugen Pascal Ciofu, editia II, Editura Medicala, Bucuresti
Produsul a fost adăugat în coș
În plus, ai la dispoziție 30 de zile pentru a veni la recoltare.